Base théorique de l’EIS
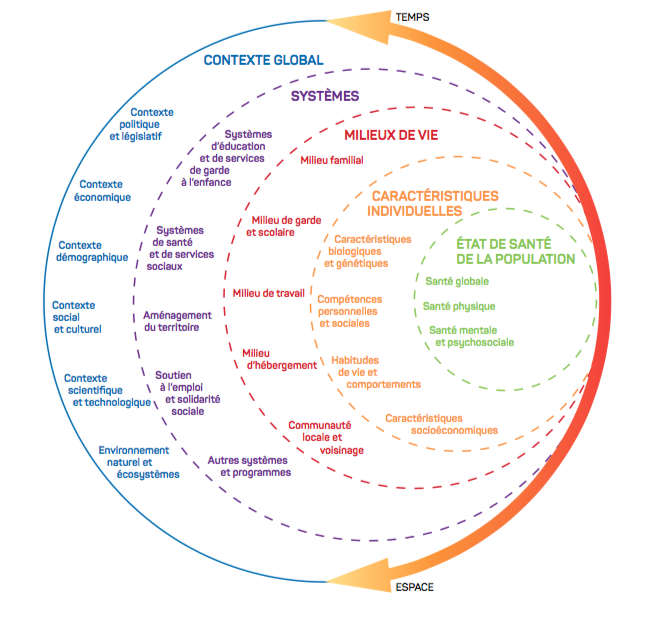
L’EIS s’appuie sur une vision holistique de la santé. Elle se base sur la théorie des déterminants de la santé selon laquelle l’état de santé des individus est déterminé non seulement par les habitudes de vie et comportements (alimentation ; activité physique, etc.) et le système sanitaire, mais aussi par des interactions complexes entre les facteurs sociaux (éducation, lien social, etc.), économiques (emploi, revenu, etc.) et environnementaux (qualité de l’air, de l’eau, bruit, etc.).
Principes et valeurs de l’EIS
L’EIS possède des principes fondamentaux, communs au développement durable et à la promotion de la santé (Diallo et collab., 2010) :
• Une attention particulière aux questions d’équité sociale et de justice environnementale.
• Une approche multidisciplinaire et participative.
• Un modèle de santé basé sur une approche socio-environnementale.
• Une évaluation basée sur des éléments quantitatifs et qualitatifs.
• Une grande transparence vis-à-vis des parties prenantes, des populations et des médias.
Les valeurs, définies par l’Organisation mondiale de la Santé (OMS) et qui sous-tendent la pratique de l’EIS (WHO & ECHP, 1999) sont les suivantes :
• La démocratie, c'est-à-dire le droit des citoyens à participer à un processus de décision transparent.
• L’équité, c'est-à-dire que l’EIS ne se limite pas seulement à rechercher l’impact global d’une politique donnée sur la santé d’une population, mais elle s’intéresse aussi la répartition de cet impact au sein de la population en fonction de caractéristiques telles que le sexe, l’âge, l’origine ethnique ou les conditions socio-économiques.
• Le développement durable, qui implique la prise en compte des effets directs et indirects, à court et à long terme.
• L’utilisation éthique de données probantes, qui rappelle que l’utilisation de données quantitatives et qualitatives doit être rigoureuse et basée sur des disciplines et méthodes scientifiques afin que l’analyse des impacts attendus soit aussi complète que possible.
Le champ d’application de l’EIS
Une EIS peut s’appliquer à tous types de politiques, programmes ou projets dont les objectifs premiers ne visent pas la santé mais qui sont susceptibles d’avoir une influence directe ou indirecte sur la santé de la population.
Les domaines d’application de l’EIS sont très variés : aménagement du territoire, urbanisme, logement, éducation, transports et mobilité, agriculture, énergie, changements climatiques, développement économique, social, etc.
L’EIS peut être réalisée à différents niveaux institutionnels : municipal, régional, national et même international comme par exemple, une EIS d’un projet concernant le Canada et les Etats-Unis.
Les types d’EIS
L’EIS peut être classée en trois catégories selon le temps nécessaire à sa réalisation, les ressources humaines et financières à disposition et les données et informations disponibles (Inpes, 2015).
• L’EIS rapide, de quelques jours à quelques semaines, se caractérise par l’utilisation d’informations ou de données probantes déjà existantes, grâce à une revue de la littérature et la consultation de quelques personnes-ressources.
• L’EIS intermédiaire, de quelques semaines à quelques mois, se caractérise par la collecte de données existantes et la consultation d’experts et d’informateurs-clés. Le temps et les ressources nécessaires à ce type d’EIS sont plus importants que dans le cas d’une EIS rapide.
• L’EIS approfondie ou complète, de quelques mois à une année, implique plus de temps et de ressources que les deux précédentes. Elle consiste en une appréciation des impacts potentiels sur la santé plus poussée, grâce à l’utilisation de données quantitatives et qualitatives existantes mais également à la production de nouvelles données. Habituellement, elle est conduite par une équipe d’experts multidisciplinaires.
Les étapes de réalisation d’une EIS
La réalisation d’une EIS s’articule autour des cinq étapes ci-après (St-Pierre, 2009) : 1) Le dépistage qui détermine s’il y a lieu d’effectuer une EIS 2) Le cadrage qui établit les termes de référence pour l’EIS (sur quoi, avec qui, comment, quand). Une attention particulière est portée aux populations à risque. Le cadrage permet de définir le champ d’investigation de l’EIS. 3) L’analyse qui examine le potentiel de l’objet évalué à affecter positivement ou négativement la santé de la population 4) Les recommandations qui sont formulées afin de minimiser les impacts négatifs et maximiser les impacts positifs sur la santé. Elles sont consignées dans un rapport. 5) Le suivi et l’évaluation qui reviennent à contrôler et suivre la mise en œuvre des recommandations proposées dans l’EIS et à évaluer le processus EIS déployé.

Les principaux apports de l’EIS
• Un appui à l’élaboration de politiques publiques favorables à la santé
• Des décisions meilleures pour la santé et un risque réduit d’avoir des effets négatifs non attendus
• Une plus grande ouverture du processus décisionnel à la communauté et une plus grande implication des citoyens aux décisions qui les concernent
• Une meilleure coopération entre les différents services
• Une meilleure compréhension des enjeux de santé par les décideurs et la communauté
• Un renforcement de l’équité sociale dans le domaine de la santé
• Une contribution à la réduction des inégalités sociales de santé
• Ultimement, une réduction des coûts économiques globaux du système de santé.
L’EIS, une démarche favorisant la mise en place de collectivités viables
Les décideurs des paliers gouvernemental et municipal et leurs partenaires ont un rôle important à jouer dans le développement de collectivités viables. Pour ce faire, l’EIS constitue un instrument à disposition de ces acteurs pour les assister dans la mise en place de politiques publiques favorables au bien-être et à la qualité de vie de la population. Elle représente aussi un moyen d’agir en faveur d’une planification de l’aménagement du territoire en cohérence avec les objectifs poursuivis, ce qui permet l’apparition de milieux de vie influant sur les habitudes de vie et les comportements de la population, et ainsi sur son état de santé.

















